ALSの病態生理と4大陰性症状
筋萎縮性側索硬化症とその陰性症状のお話
ALSとは…
上位・下位運動ニューロンがともに変性し、徐々に全身の筋肉の萎縮が進行する原因不明の疾患。頻度は10万人に1人程。脊髄の側索(錐体路)の変性や前角(下位運動ニューロンの始点となる脊髄前角細胞がある)の萎縮が起こる。よってALSでは運動神経は障害されるが、感覚神経と自律神経の機能は保たれる。
加えて、ALSでは球麻痺も生じる(=脳神経のうち、運動成分を含み延髄に核があるもの(Ⅸ、Ⅹ、Ⅻ)が障害される。)
ALSというと全ての機能が失われ、何もできなくなってしまいそうなイメージもあるが、実際には無傷な生理機能も多く、それらを四大陰性症状と呼ぶ。
・褥瘡を生じにくい(=自律神経が障害されてないので末期になっても皮膚を灌流する血液が保たれているから)
・膀胱直腸障害なし
・他覚的感覚障害なし(=痛みを感じる)
・動眼運動神経障害を生じにくい(目の動きで意思表示可能)

ちなみに病理組織所見としては…
・運動ニューロンである脊髄前角細胞の変性、脱落が見られる。
・前角細胞内にBunina小体(ブニナ小体)という好酸性の封入体がみられる。
・筋生検では、脊髄前角細胞の変性を反映して、群集萎縮(=一部の筋繊維がひとかたまりになった萎縮)が見られる。
追記
病態生理
95%は孤発性で遺伝性を認めない。原因の仮説はいくつかあるが、代表的なものはグルタミン酸トランスポーターの異常。グルタミン酸は中枢神経の神経伝達物質として有名であるが、これは高濃度になりすぎると神経毒になることが知られている。健常の人ならシナプス前部から分泌されて、シナプス後部に結合できなかったグルタミン酸はグリア細胞のトランスポーターに受け取ってもらい処理されるのであるが、ALSの人では運動ニューロンにおいてトランスポーターの機能が低下しており、グルタミン酸濃度が高くなり神経細胞にダメージを与えているという説もある。
一方、残りの5%は家族性である(=FALS)。常染色体優性遺伝を取り、 21q22染色体の点変異が認められているものもあるが、これにより何故ALSを発症するのかは活性酸素を十分除去できないためと一般的には言われているがまだ議論の余地があるようである。
治療
現在行われているのはリルゾールという薬物治療とリハビリのみで対症療法が中心である。リルゾールというのはグルタミン酸遊離阻害作用があり、それによりグルタミン酸の神経毒から神経細胞を守るという機序である。生存期間や呼吸器装着に至るまでの期間を延長させることはできるが筋力低下や筋の萎縮に対しては効果は認められていない。
球麻痺と偽性球麻痺の違い
球麻痺と偽性球麻痺の話
球麻痺の球とは延髄のことを指す。延髄を外側から見るとボールのように丸いのでこのような名前がついた。つまり球麻痺とは延髄麻痺を意味する言葉なのだが、臨床的には延髄の運動神経核(Ⅸ、Ⅹ、Ⅻ)の麻痺に限定して用いられる。症状としては嚥下障害、舌の運動障害、構音障害などが生じる。
Ⅸ、Ⅹ、Ⅻ神経核は大脳皮質前頭葉の運動野から伸びる皮質延髄路(上位ニューロン)によって支配されているので、延髄が直接障害されなくても上位ニューロンの障害によっても同じような症状が出る。
そこで…
・Ⅸ、Ⅹ、Ⅻ神経核が麻痺した場合→球麻痺
・その上位ニューロンが麻痺した場合→偽性球麻痺(実際には延髄は麻痺していないのに同じような症状が出るから「偽性」)
と呼ぶ。球麻痺の原因としてはワレンベルグ症候群(延髄外側症候群)などの脳血管障害が代表的。延髄の外側が障害されるため、球麻痺症状に加えて小脳失調、交代性感覚障害(顔は梗塞側と同側の感覚低下、体幹は梗塞の反対側の感覚低下)をきたす。
一方、偽性球麻痺の原因としては多発性脳梗塞や神経変性疾患などによって上位ニューロンが両側性に障害されて起こることが多い。
■球麻痺と偽性球麻痺の症状の違いを紹介
ポイントは球麻痺は下位運動ニューロンの障害であるのに対して、偽性球麻痺は上位ニューロンの障害という点。
・構音障害
球麻痺では…嗄声(声帯筋の麻痺)、鼻声(軟口蓋の閉鎖不全)
偽性球麻痺では…痙性麻痺(母音がわかりずらく引きずるような言語)
・嚥下障害
球麻痺、偽性球麻痺ともに見られる。球麻痺では嚥下が完全にできなくなることがあるが、偽性麻痺では症状は軽度なことが多い。もちろんどちらも誤嚥のリスクはつきものなので経管栄養が必要になることが多い。
・下顎反射
下顎反射は橋にある三叉神経の運動核に中枢がある。よって橋核以下で障害が起これば下顎反射は消失し(=球麻痺)、橋核の上で障害が起これば下顎反射は亢進する。
(偽性球麻痺の多くは橋より上部の障害でおこるため、下顎反射亢進を同時に認めることが多い)
・咽頭反射(嘔吐反射)
のどに舌圧子を突っ込んで「げー」となるかどうかを調べる。
球麻痺では反射減弱。偽性球麻痺では減弱から亢進まで様々。
・舌萎縮、筋繊維攣縮(筋肉のぴくつき)
球麻痺は下位ニューロンの障害なので、筋線維束攣縮が出現するが、偽性麻痺の場合は出現しない。また、舌の筋肉を直接支配している下位ニューロンの障害では著明な舌萎縮が見られる(=球麻痺)
・強迫泣き・強迫笑い
偽性球麻痺では表情筋を支配する顔面神経の上位ニューロン障害となるので、表情筋の緊張は亢進する。すると、ちょっとでも表情筋を動かした時に過度の持続的収縮が生じる。その収縮の起こり方によって泣き顔のように見えたり笑い顔のように見えたりするのが特徴。球麻痺ではこのような症状は見られない。
脳神経12対とその覚え方・ゴロ
脳神経とは、神経系に属する器官で、脳から直接出ている末梢神経の総称。全部で12個もあり実に覚えにくい。
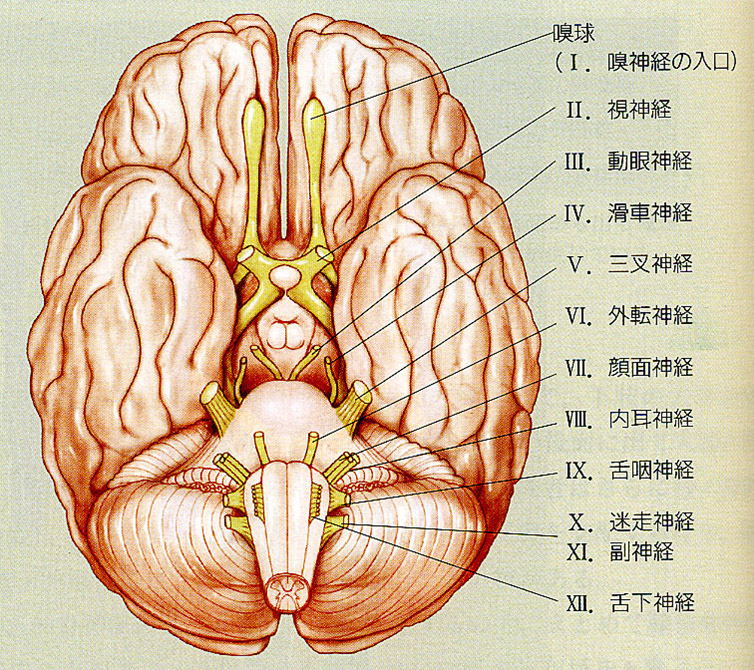
脳神経の主な働き・役割についておさらい
1番:嗅神経・・・嗅覚
→障害されると臭いがわからなくなる
2番:視神経・・・視覚動眼神経・・・眼球運動、縮瞳、まぶたを開く
→障害で視野欠損(視界が欠ける)
3番:動眼神経・・・眼球運動と上眼瞼挙筋、副交感神経で対光反射や縮瞳などを担う
→障害されると眼球運動障害(外上方、外下方、内方、内上方へ向けない)、まぶたを挙げられない(=眼瞼下垂)、散瞳、対光反射の消失、輻輳反射の消失
4番:滑車神経・・・上斜筋を支配(眼球運動)
→障害で内下方への眼球運動ができなくなる
5番:三叉神経・・・顔面の知覚、咀嚼
→障害で顔面の感覚障害、舌の前側2/3領域の温痛覚、触覚がなくなる、咀嚼運動ができなくなる
6番:外転神経・・・外直筋を支配(眼球運動)
→障害されると眼球を外転できなくなる
7番:顔面神経・・・表情筋、舌の前2/3の味覚、涙腺・唾液腺、まぶたを閉じる
→障害で表情筋が動かせなく鳴る、舌の前側2/3の味覚がなくなる、涙、唾液、鼻水がでなくなる、アブミ骨筋反射ができなくなる
8番:内耳神経・・・聴覚、平衡感覚
→障害されると耳が聞こえなくなる、平衡感覚が無くなる
9番:舌咽神経・・・舌の後1/3の味覚、咀嚼と嚥下
→障害されると咽頭が挙上できなくなる、舌の後ろ1/3の味覚がなくなる、舌の後ろ1/3の温痛覚、触覚がなくなる、唾液の分泌ができなくなる
10番:迷走神経・・・咀嚼と嚥下、副交感神経支配
→障害されると咽頭・喉頭の運動ができなくなる、喉頭の感覚がなくなる、消化管や気管など迷走神経の分布している臓器の運動調節ができなくなる
11番:副神経・・・僧帽筋・胸鎖乳突筋を支配
→障害されると胸鎖乳突筋麻痺で頭を反対側に向けられなくなる、僧帽筋麻痺で肩の挙上ができなくなる
12番:舌下神経・・・舌の動き
→障害されると舌の運動ができなくなる
という感じです。
さて、覚え方ですが・・・
もっともメジャーな語呂合わせとしては
嗅いで見る動く車の三の外、顔耳のどに迷う副舌
改変下ネタver
嗅いで見る動く車の三つの外、 顔を耳に近づけて、舌を迷わす、副の下
英語のゴロとしては
"Some Say Marry Money, But My Brother Says Big Boobs Matter More!"
が有名で、これはS:感覚神経、M:運動神経、B:感覚・運動両方を意味していて意外と有用かも。
個人的に一番オススメなのは、脳神経の番号と名前を関連付けて覚えられるの次のやつ。神経の番号と名前を関連付けてイメージできます。よく脳神経の番号でしか言わない先生もいるので番号を聞いた瞬間どの脳神経かわかったほうが良いのでオススメ。何遍もみてれば覚えられるでしょう…笑
1:嗅神経 一休さん
2:視神経 にしん
3:動眼神経 散瞳(3どう)
4:滑車神経 かっしゃ(滑4)
5:三叉神経 3とみせかけて5
6:外転神経 無害(6外)
7:顔面神経 七面鳥(Ⅶ面鳥)
8:内耳神経 初耳(8耳)
9:舌咽神経 のどを吸引(9咽)
10:迷走神経 10名様迷走
11:副神経 いい服(11副)
12:舌下神経 いつしたか?(12舌下)
カーテン徴候の病態生理とその見方
カーテン徴候はどういうメカニズムで起こるのか
舌咽神経と迷走神経は、咽頭の運動を支配しており、これらの神経が障害されると咽頭はうまく運動できなくなる。患者さんに「あー」っと声を出させることで、軟口蓋の動き、口蓋垂の偏位、カーテン徴候の有無を観察して麻痺を調べることができる。
口蓋・咽頭の機能には舌咽神経と迷走神経の両者が作用して明確に区別しづらいために両方同時に調べる。また、舌咽神経と迷走神経の一部は疑核など共通の脳神経核から起こり、近い位置を走行することから、それぞれが単独で障害されることはまれである。
ちなみに、正常の口腔内の解剖図↓
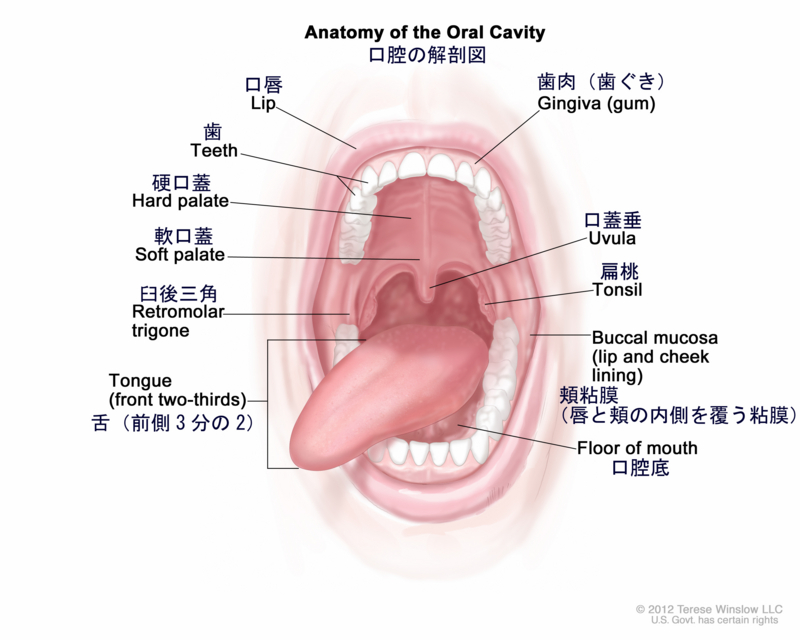
正常の場合、軟口蓋ごと口蓋垂は挙上する。しかし、迷走神経・舌咽神経に一側性の障害があると、発声時の咽頭筋の収縮が健側にしか起こらないので、障害側の軟口蓋の挙上が悪く、口蓋垂が健側に引っ張られる。そして咽頭後壁はカーテンを引くときのように全体として健側に引っ張られる(→この後咽頭のひだの偏位のことをカーテン徴候(curtain sign)という。
【左麻痺の一例】

痙性麻痺と弛緩性麻痺の違い
痙性麻痺とは、筋肉がつっぱったまま動かなくなる状態。一方、弛緩性麻痺とは、筋肉がぐにゃぐにゃとなり動かなくなる状態。神経のどこが障害されるかによって痙性麻痺となったり弛緩性麻痺となったりする。
上位運動ニューロン(錐体路)障害では、下位運動ニューロンに対する抑制がなくなってしまうため、筋伸張反射が過剰に働き、筋トーヌスは亢進して痙性麻痺となる。脳梗塞の後遺症として痙性麻痺は多い。
■
下位運動ニューロン障害では、筋伸張反射を働かせる信号が筋肉に伝わらない。このため、筋は収縮できずに筋トーヌスは低下し、弛緩性麻痺となる。筋への刺激が消失するため筋は著明に萎縮する。Werdnig-hoffmann病では下位運動ニューロンの変性により弛緩性四肢麻痺を呈する(floppy infant)

追記:上位ニューロン障害では急性期には弛緩性麻痺を呈するが、6週間程経過すると痙性麻痺に移行する。これは神経の回復過程と考えることもでき、弛緩性麻痺では車いすを使うしか無いが、痙性麻痺では杖をつきながら歩こことができる。
多発性硬化症の病態生理
多発性硬化症とは…
中枢神経系の白質の至る所に炎症性の脱髄性病変が発生し、様々な神経症状が再発と寛解を繰り返す。グリア繊維の増加による瘢痕・硬化性病変が特徴である。多くの場合、随証特異的な自己抗体が存在し、これが直接的に脱髄を促進するとともに、随証の破片を処理するマクロファージやミクログリアを刺激している。病変が進行すると、長命なアストロサイトの増殖が見られる(=グリオーシス)。残ったオリゴデンドロサイトが残存している裸の軸索を部分的に再髄鞘化することもある。通常は中枢神経のみが障害され、末梢神経の機能は温存される。日本の患者数は1万人ほど、米国では30〜40万人。北欧や北米に多い。
何が起きてるのか順に書いてみると・・・
1:ウィルス感染によりT細胞が事故のオリゴデンドロサイトを抗原と誤って認識
2:なんらかの機序で自己免疫性T細胞は血液脳関門を通過
3:自己免疫性T細胞がサイトカインを分泌し、周囲のマクロファージやキラーT細胞が活性化され、オリゴンデンドロサイトや髄鞘を攻撃。B細胞もオリゴデンドロサイトに対する抗体を産生
4:その結果、髄鞘やオリゴデンドロサイトは障害されて脱髄が起こる。
Q、視神経が障害される理由
多発性硬化症では中枢神経の随証を構成するオリゴデンドロサイトが障害される。一方で、末梢神経の随証を構成するシュワン細胞は障害されない。脳神経といえば、一般的に末梢神経に分類されるが、視神経はなぜ多発性硬化症で傷害されるのかというと、視神経の随証はオリゴデンドロサイトで構成されているからである。